CONTEXTO CLÍNICO Y HALLAZGOS CLAVE
- El manejo de la EPOC en el hogar, proporcionado por proveedores certificados de atención médica en el hogar, representa la piedra angular de la atención al paciente.
- El entrenamiento de los músculos respiratorios (RMT, por sus siglas en inglés) reduce los síntomas de la EPOC y mejora la debilidad subyacente de los músculos respiratorios, y puede ser un complemento beneficioso de los planes de tratamiento de atención estándar.
- Este estudio piloto de 4 semanas muestra que la RMT en combinación con un programa de control de la EPOC en el hogar de atención estándar puede mejorar las funciones pulmonares y del habla.
- El piloto fue diseñado por miembros del personal clínico de Amedisys, Inc. y PN Medical, Inc. Fue administrado en las instalaciones de Amedisys por sus terapeutas. A todos los pacientes se les entregaron dispositivos RMT llamados, The Breather en PN Medical y se adhirió al plan estandarizado de atención domiciliaria para la EPOC de Amedisys.
INTRODUCCIÓN
La EPOC es un trastorno obstructivo progresivo que afecta a más de 15 millones de personas en los EE. UU. Los síntomas cardinales de la EPOC son la disnea y la tolerancia limitada al ejercicio, que en gran medida están causados por la debilidad de los músculos respiratorios. Aproximadamente el 19 % de los pacientes con EPOC de moderada a grave experimentan exacerbaciones agudas, que son episodios críticos de la enfermedad que requieren atención y hospitalización inmediatas. En los países de ingresos altos, la EPOC es la tercera causa de muerte y causa el 3.8 % de todas las muertes [1][2][4][3]. Las estrategias de tratamiento para la EPOC incluyen broncodilatadores y rehabilitación para mejorar la capacidad de ejercicio. Sin embargo, la debilidad subyacente de los músculos respiratorios no se aborda en los enfoques actuales de tratamiento farmacológico o de rehabilitación de la EPOC.
Debido al curso progresivo de la EPOC y su carga para el sistema de salud, el autocontrol a largo plazo de los pacientes con EPOC es fundamental. Si bien los pacientes generalmente experimentan atención hospitalaria durante la etapa aguda de la enfermedad, a menudo se descuida el manejo de las etapas crónicas de la EPOC, lo que contribuye a una rápida progresión y empeoramiento de los síntomas. La rehabilitación pulmonar institucionalizada es un método eficaz para mejorar los síntomas de la EPOC y aumentar la capacidad de ejercicio y la CdV. Sin embargo, la rehabilitación pulmonar solo está disponible para aproximadamente el 2% de los pacientes con EPOC elegibles [4].
Los regímenes de ejercicio en el hogar ofrecen una alternativa valiosa y han demostrado ser tan efectivos como la rehabilitación pulmonar ambulatoria o en el hospital [5–7]. Las intervenciones de manejo de la EPOC en el hogar, como la activación del paciente, el control activo de la adherencia, la coordinación de la atención y el manejo médico reducen el comportamiento sedentario y están disponibles bajo una licencia internacional CC-BY-ND 4.0. (que no fue revisado por pares) es el autor/financiador, que ha otorgado a bioRxiv una licencia para mostrar la preimpresión a perpetuidad. bioRxiv preprint publicado por primera vez en línea el 17 de enero de 2019; doi: http://dx.doi.org/10.1101/523746. El titular de los derechos de autor de esta versión preliminar aumenta los niveles de actividad física. Además, el tratamiento de la EPOC en el hogar reduce la utilización de la asistencia sanitaria, los días de hospitalización en cuidados intensivos y la mortalidad [8,9].
El manejo óptimo de los pacientes con EPOC incluye rehabilitación pulmonar y contramedidas para disminuir la debilidad de los músculos respiratorios subyacente a la enfermedad. El entrenamiento de los músculos respiratorios (RMT, por sus siglas en inglés) es un método terapéutico libre de drogas que desencadena la hipertrofia de los músculos respiratorios y mejora el funcionamiento al cargar los músculos durante el entrenamiento. En RMT resistivo, el flujo de aire generado durante el ciclo de respiración es forzado a través de aberturas de diferentes tamaños, agregando resistencia a la ruta del flujo, cargando así toda la curva de presión del flujo de respiración. La intensidad de la RMT y la carga de trabajo de los músculos respiratorios aumentan al disminuir el tamaño de la apertura [10].
Este estudio piloto investigó la efectividad de la RMT en los parámetros clínicos de los pacientes con EPOC en un entorno de atención domiciliaria, con el objetivo de explorar el potencial de la gestión de la RMT en el hogar para emular los beneficios de la rehabilitación pulmonar institucionalizada.
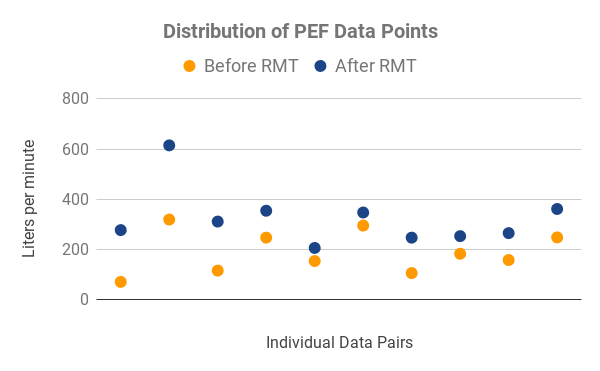
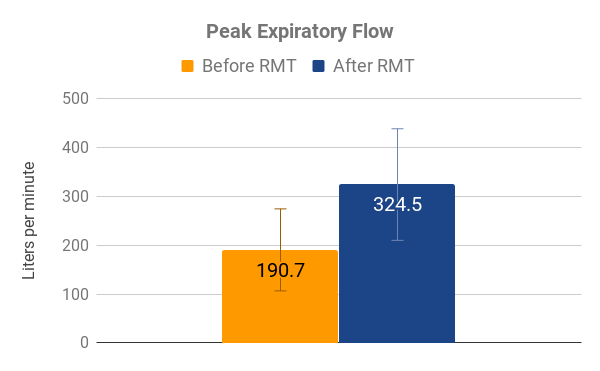
Figura 1: La distribución de los puntos de datos de PEF (panel izquierdo) muestra los pares de datos recopilados individuales. Los puntos naranjas indican los valores recopilados al comienzo del estudio (pre-RMT), los puntos azules en línea vertical directa sobre el punto naranja indican la medición del mismo sujeto al final del período de estudio (post-RMT), en litros por minuto. El flujo espiratorio máximo (PEF, panel derecho) muestra los valores promedio de PEF pre-RMT (naranja) y post-RMT (azul), n=11. Las barras de error indican la desviación estándar, P-Value<0.001 (prueba t pareada).
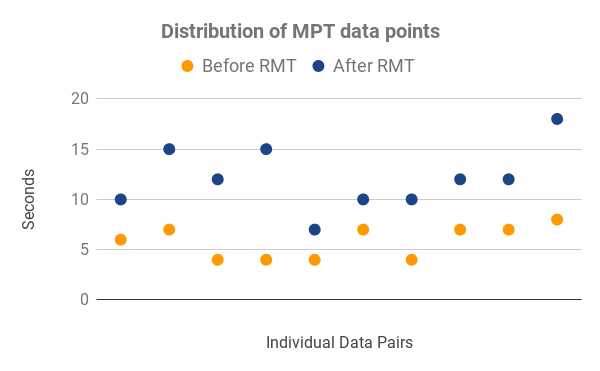
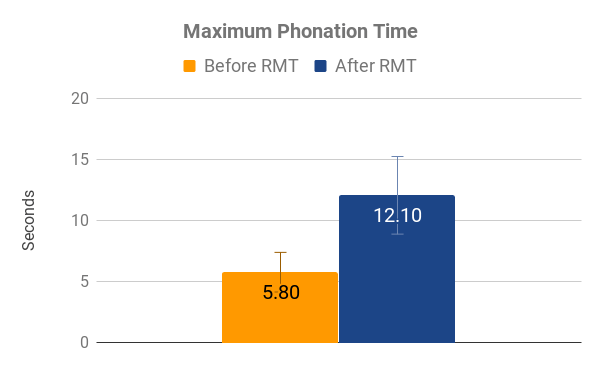
Figura 2: La distribución de puntos de datos MPT (panel izquierdo) muestra los pares de datos recopilados individuales. Los puntos naranjas indican los valores recopilados al comienzo del estudio (pre-RMT), los puntos azules en línea vertical directa sobre el punto naranja indican la medición del mismo sujeto al final del período de estudio (post-RMT), en segundos. El tiempo máximo de fonación (MPT, panel derecho) muestra el promedio de MPT pre-RMT (naranja) y post-RMT (azul), n=11. Las barras de error indican la desviación estándar, P-Value<0.001 (prueba t pareada).
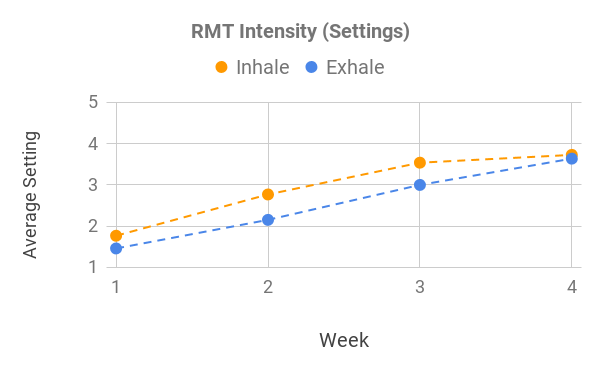
Figura 3: Aumento de la intensidad media de RMT delineada por el aumento de la configuración. La línea naranja indica el aumento promedio en los ajustes de inhalación (mínimo: 1, máximo: 6) durante el período de estudio (4 semanas), la línea azul indica el aumento promedio en los ajustes de exhalación (mínimo: 1, máximo: 5) durante el período de estudio.

0 Comentarios